
2024-08-20 11:20:08來源:夏建川教授團隊瀏覽量:281
8月8日,在美國臨床腫瘤學會突破性峰會 (ASCO Breakthrough) 2024上,一項來自中國、聚焦于B7H3特異性同種異體CAR-T細胞療法的研究得到了重點介紹,還獲得了摘要獎(全球共40項)。
為什么這項研究能得到國際醫學界的高度贊譽?跟著本文,一起來了解吧!
現貨型同種異體CAR-T 細胞療法MT027安全可控,1年生存率高達84.6%
這是一項由研究者發起的探索性試驗,涉及鞘內或腦室內給藥 B7H3 特異性同種異體 CAR-T 細胞(MT027),用于治療復發性高級別神經膠質瘤。
MT027是用健康供者T細胞制備的同種異體嵌合抗原受體T細胞注射液,通過基因修飾技術將靶向B7-H3的嵌合抗原受體(CAR)表達于基因編輯T細胞表面制備而成,用于治療復發性膠質母細胞瘤和其他實體瘤。
截至2024年3月7日,共納入50例B7H3陽性、KPS≥40的成年復發性高級別膠質瘤患者,其中32例接受了至少3劑(PPS1)治療,15例接受了≥3劑治療,至少1次療效隨訪(PPS2)。
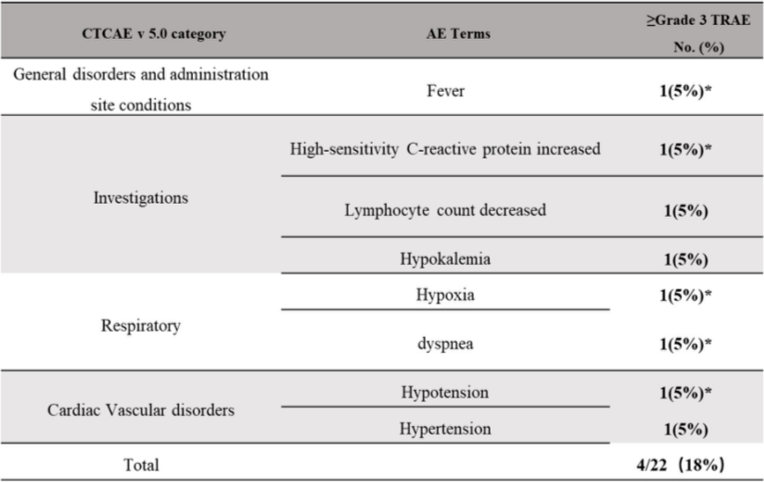
MT027 治療的患者安全性數據(來自講者幻燈片)
數據顯示,最常見不良事件為發燒和頭痛,未發生細胞因子釋放綜合征(CRS)、免疫效應細胞相關神經毒性綜合征(ICANS)、移植物抗宿主病(GvHD)或藥物相關死亡。4例(8%)患者發生≥3級不良事件,3例(6%)發生嚴重不良事件。
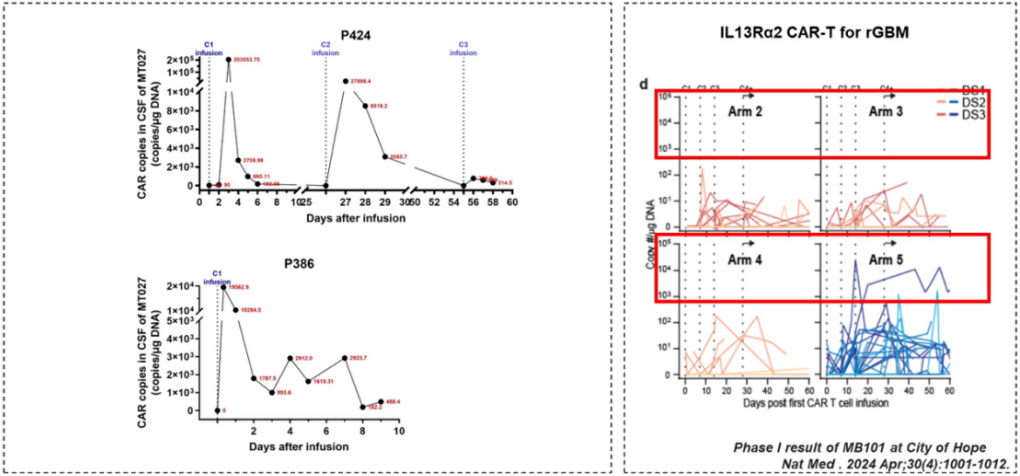
MT027 輸注后展現出強大的擴增能力和長期持久性(來自講者幻燈片)
各組CAR-T細胞拷貝數均達到10000~100000拷貝/μg,單次給藥后持續時間>60天。多次給藥后,患者體內CAR-T細胞數量長期維持在較高水平(中位數為8850拷貝/μg)。此外,腦脊液中關鍵細胞因子水平(如 IL-6、TNF-α 和 IFN-γ)顯著升高和持續表達。
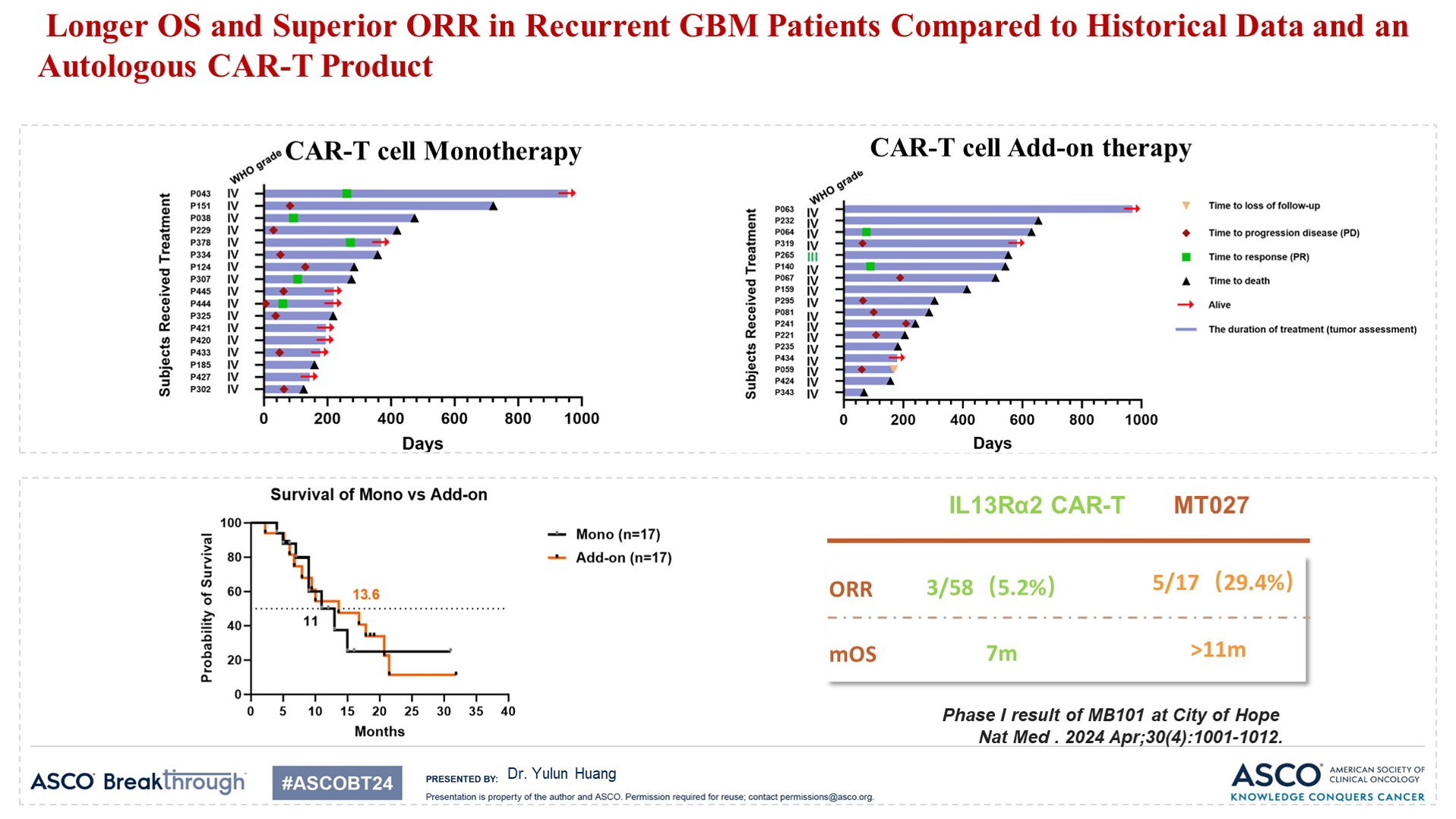
與歷史數據和自體CAR-T產品相比,復發性GBM(膠質母細胞瘤)患者的OS延長和ORR優異
PPS1和PPS2組的中位OS分別為13.54個月和20.73個月,12個月OS率分別為53.30%和84.60%。
此外,MT027與歷史數據和類似產品數據相比,總生存期(OS)顯著延長(超過11個月),客觀緩解率(ORR)更高(29.4%)。這提示通用型CAR-T治療有望突破晚期實體瘤治療的瓶頸。
MT027研究的3大亮點:通用、避開血腦屏障、激活冷腫瘤
這種同種異體CAR-T療法(MT027)具有以下亮點:
“通用型”CAR T細胞產品
目前,大多數臨床試驗都集中在使用自體T細胞的CAR-T細胞療法上,其生產過程既耗時又昂貴,還有制造失敗的風險,且患者自身T細胞供應不足(如晚期癌癥患者的T細胞耗竭和數量減少)等情況,使治療的及時實施進一步復雜化。
來自健康供體的T細胞(同種異體 T 細胞)數量豐富且功能齊全,可以制造“現成的”CAR-T細胞產品,屬于通用型 CAR-T 療法(UCAR-T)。這種方法不僅克服了自體T細胞療法的局限性,而且為更廣泛的患者使用提供了更大的可擴展性和可用性,即促進了其大規模生產和重復使用。
避開血腦屏障
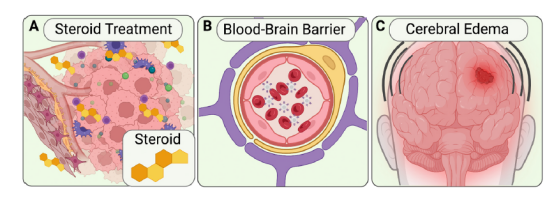
CAR-T細胞治療腦腫瘤的障礙
通過鞘內或腦室內直接注射,相較于傳統靜脈注射,在腦膠質瘤治療中展現出了顯著優勢。這一給藥方式巧妙地避開了腦膠質瘤特有的「血腦屏障」挑戰,確保了 CAR-T 細胞能夠直接且精確地到達病灶,顯著增強了治療的「靶向性」,并有效減少了全身副作用的發生。
激活冷腫瘤
針對腦膠質瘤這一「冷腫瘤」的免疫特性,UCAR-T療法通過直接注入高活性的 CAR-T 細胞,成功激活了局部強烈的免疫反應,有效抑制了腫瘤的生長。
小結
免疫細胞療法是實體腫瘤最具前景的治療方法之一。目前,CAR-T療法正逐步攻克靶點選擇與免疫抑制等難題,有望成為膠質母細胞瘤等實體瘤患者更有效的治療選擇,帶來更理想的預后。
近年來,中國腫瘤研究在ASCO、AACR等國際舞臺上的崛起不容忽視。尤其在細胞治療領域,中國科研團隊以卓越的研發實力,不僅縮短了與西方的技術差距,更在部分領域實現領跑,在臨床研究的質和量兩方面都有很大的進步。相信,未來將有更多的中國原研藥物、創新療法進入全球市場,為全球抗腫瘤事業貢獻更多的中國力量。
聲明:本文系藥方舟轉載內容,版權歸原作者所有,轉載目的在于傳遞更多信息,并不代表本平臺觀點。如涉及作品內容、版權和其它問題,請與本網站留言聯系,我們將在第一時間刪除內容